Com 662 mil novos casos anuais no mundo, segundo a Agência Internacional para Pesquisa do Câncer (IARC/OMS) e mais de 17 mil novos casos previstos para 2025 no país, de acordo com o Instituto Nacional de Câncer (INCA), o câncer de colo do útero é o mais incidente entre todos os tumores ginecológicos. Para reverter esses números, foi criada a campanha Março Lilás, de conscientização sobre a doença.
A fase em que o câncer de colo do útero é diagnosticado é definida por estadiamento feito de acordo com o sistema da Federação Internacional de Ginecologia e Obstetrícia (FIGO), que vai de 0 a 4. Em mais da metade dos casos, o câncer do colo do útero é diagnosticado a partir do estágio 2, que é quando o tumor está além do colo do útero, mas ainda restrito à região pélvica. No estágio 3, quando o tumor se espalhou para a parte inferior da vagina ou parede pélvica e no estádio 4, que é quando a doença se espalhou para o reto, bexiga ou órgão à distância, como o pulmão, também há a indicação de radioterapia.
“O tratamento do câncer de colo do útero varia conforme o estágio da doença. Em casos iniciais, a abordagem pode ser cirúrgica, incluindo procedimentos como conização (retirada do colo do útero em formato de cone), traquelectomia (remoção de parte do órgão) ou histerectomia (que remove o útero inteiro) com ou sem linfadenectomia”, destaca Nilceana Freitas, Médica Radio-oncologista do Hosp de Câncer Araújo Jorge, do Cebrom Oncoclinicas e do IMO em Goiânia-GO e membro da diretoria da Sociedade Brasileira de Radioterapia (SBRT).
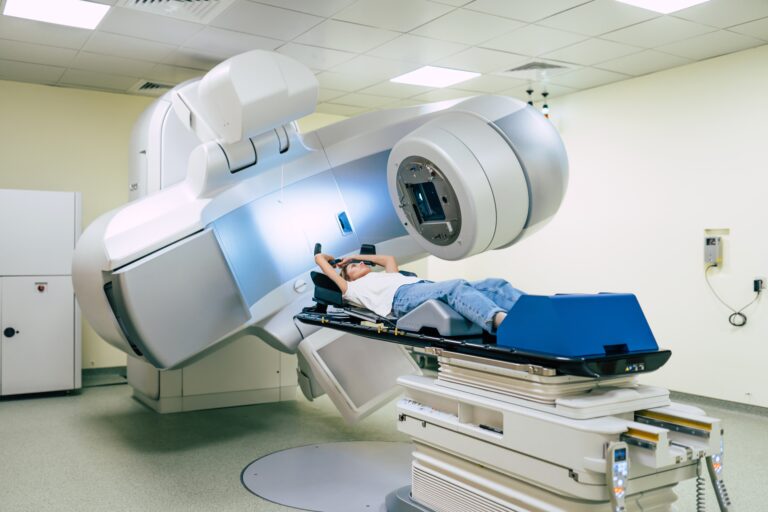
Já em tumores não operáveis ou localmente avançados, ou seja, a partir do estádio 2, Nilceana explica que o tratamento costuma envolver uma combinação de quimioterapia e radioterapia, para potencializar o efeito da radiação sobre o tumor. Nos estágios mais avançados, a imunoterapia também tem sido incorporada como alternativa terapêutica. Entre essas abordagens, a radioterapia desempenha um papel fundamental. “O objetivo é destruir as células tumorais e impedir a progressão da doença. Existem dois principais tipos de radioterapia para o câncer de colo do útero: radioterapia externa e braquiterapia”, explica Freitas.
A radioterapia externa (Teleterapia) utiliza um acelerador linear para emitir radiação ionizante sobre o tumor, sem necessidade de procedimentos invasivos. A outra modalidade, braquiterapia, consiste na inserção de fontes radioativas próximas ao tumor, podendo ser utilizada para reduzir o risco de recidiva em pacientes operadas, após a radioterapia externa ou de forma exclusiva.
Câncer de colo do útero e fertilidade
Quando o diagnóstico de câncer de colo do útero ocorre em mulheres jovens, é comum a preocupação com a fertilidade. Nas fases mais iniciais, é possível submeter a paciente à cirurgia com preservação de fertilidade. A partir de um determinado estágio da doença, a cirurgia deixa de ser uma opção, porque passa a ser uma intervenção muito mutilante e que muitas vezes não traz os mesmos resultados da radioterapia. Para as pacientes em idade fértil que receberão as doses de radiação recomenda-se o congelamento de óvulos. “Quando as pacientes não podem ser operadas, principalmente quando há um risco cirúrgico muito elevado, seja porque tem alguma comorbidade ou porque são pacientes, por exemplo, muito obesas, dentre outros fatores, a principal indicação é a radioterapia”, explica a especialista.
Braquiterapia
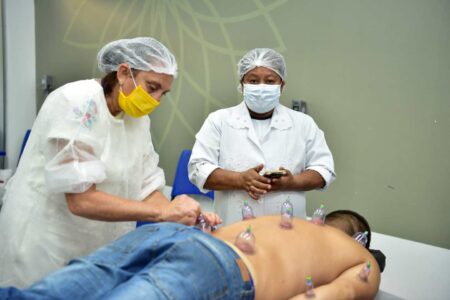
Com o potencial de aumentar as chances de remissão do câncer de colo do útero em casos de doença localmente avançada há a indicação de braquiterapia associada à radioterapia externa. Enquanto a radioterapia externa é feita com o paciente deitado em equipamento conhecido como acelerador linear, que dispara feixes de radiação sobre a pele em área determinada, a braquiterapia é um outro tipo de radioterapia que emite radiação por uma fonte inserida na massa tumoral ou em região próxima. Feita de modo temporário ou permanente, a braquiterapia tem indicações clínicas para casos de outros tipos de câncer, além do colo do útero como corpo do útero (endométrio), mama e próstata.
Na braquiterapia, a dose programada de radiação chega às células cancerígenas por meio de aplicadores, cateteres ou placas que conduzem o material radioativo de curto alcance. Inseridos com a ajuda de sedação e guiados por ultrassom, esses dispositivos são retirados após cada sessão. Há situações em que a braquiterapia é permanente, como no tratamento do câncer de próstata, em que a fonte da radiação cápsulas, chamadas de “sementes” contendo o material radioativo milimetricamente posicionadas no tecido tumoral ou áreas circundantes com a ajuda de agulhas.
A inserção dos aplicadores e a introdução das sementes radioativas é feita após um planejamento rigoroso. As doses e a administração da radiação entregue pela braquiterapia são atualmente calculadas com tecnologia 2D ou 3D. Os equipamentos usados para obter as imagens necessárias a esse cálculo e para a administração da dose podem variar de acordo com a técnica utilizada. Na braquiterapia 2D, geralmente são feitas radiografias, em diferentes ângulos e posições, com os aplicadores já posicionados em relação ao tumor.
No sistema 3D, as imagens são captadas por tomografia computadorizada (TC) ou ressonância magnética (RM). As imagens coletadas, bidimensionais ou tridimensionais, são digitalizadas e usadas por softwares que calculam os pontos a serem irradiados, a distribuição da radiação e a intensidade das doses no tumor e tecidos normais. Em geral, as imagens tridimensionais permitem uma distribuição mais precisa da dose de radiação, focando mais nas áreas-alvo e reduzindo a dose que chega aos tecidos saudáveis circundantes.
Ao mesmo tempo em que pode oferecer um bom resultado, a radioterapia interna (como é também chamada a braquiterapia) não está isenta de riscos e complicações a longo prazo para a qualidade de vida da paciente. Como são próximos do colo do útero, órgãos como bexiga e reto também recebem uma parte da dose do tratamento e há toxicidade para esses órgãos. Pode haver, por exemplo, incontinência urinária, sangramento retal, ressecamento vaginal e disfunção sexual. Por isso, também é tão importante que as mulheres tenham acesso à fisioterapia ginecológica no período pós-tratamento.
Vamos falar sobre prevenção
O câncer de colo do útero é prevenível por meio da vacina contra o HPV, disponível na rede pública para meninas e meninos de 9 a 14 anos; homens e mulheres imunossuprimidos de 9 a 45 anos que vivem com HIV/aids, transplantados de órgãos sólidos ou medula óssea e pacientes oncológicos. A vacina, que há onze anos é oferecida no Sistema Único de Saúde (SUS) protege do câncer de colo do útero e de outros tumores na região anal, assim como de tumor de orofaringe, na região de cabeça e pescoço.
Já a prevenção secundária, com foco no diagnóstico precoce, consiste em rastrear as lesões precursoras em visitas periódicas ao médico. A mulher deve fazer o teste para rastrear o câncer do colo do útero e de suas lesões precursoras a partir dos 25 anos se já tem atividade sexual, sendo que os dois primeiros exames devem ser realizados com intervalo anual e, se ambos os resultados forem negativos, os próximos devem ser realizados a cada 3 anos.
Além disso, o Ministério da Saúde anunciou em março do ano passado a incorporação ao SUS de uma nova análise, que é o teste molecular para identificação e classificação do vírus HPV, ampliando assim o programa de rastreamento de câncer de colo do útero na saúde pública. Outro avanço importante de 2024 foi o anúncio da retomada da vacinação contra HPV nas escolas.
Sintomas do câncer de colo do útero
Nos estágios iniciais, a doença pode ser assintomática, reforçando a importância dos exames preventivos. Quando os sintomas aparecem, os mais comuns são:
✔ Sangramento vaginal anormal, principalmente após relações sexuais, entre menstruações ou na menopausa.
✔ Corrimento vaginal com odor forte ou coloração incomum.
✔ Dor pélvica persistente.
✔ Desconforto ou dor durante as relações sexuais.
✔ Em estágios avançados, podem surgir dificuldades para urinar, inchaço nas pernas e perda de peso sem explicação.
Fatores de risco para o câncer de colo do útero
O principal fator de risco para o câncer de colo do útero é a infecção persistente pelo HPV, transmitido principalmente por contato sexual. No entanto, outros fatores aumentam o risco da doença, incluindo:
✔ Início precoce da vida sexual e múltiplos parceiros.
✔ Falta de vacinação contra o HPV.
✔ Tabagismo, que enfraquece o sistema imunológico.
✔ Uso prolongado de anticoncepcionais orais (por mais de cinco anos).
✔ Baixa imunidade, como em pacientes com HIV.
✔ Histórico familiar de câncer de colo do útero.
Sobre a Sociedade Brasileira de Radioterapia
A Sociedade Brasileira de Radioterapia (SBRT), fundada em 1998, é uma associação civil, brasileira, associativa e científica de direito privado, sem fins lucrativos, que reúne e representa os médicos radio-oncologistas, legalmente registrados no Brasil. Mais informações: https://sbradioterapia.com.br/